الوفيات بسبب مضاعفات الأجهاض غير الآمن: وفيات الأثلوث الثاني المصنفة خطأً
ملخص:
قامت هذه الدراسة بقياس حجم الوفيات لأسباب متعلقة بالإجهاض من مجمل وفيات الأمهات. وبحساب نسبة الانخفاض عن التقديرات الحقيقية لوفيات الأمهات، معتمدة في ذلك على التشريح اللفظى*** ، ومراجعة السجلات الإكلينيكية كلما كانت متاحة. وقد قمنا بمراجعة ٨٠٧ شهادات وفاة لنساء تتراوح أعمارهن بين ١٢ و ٥٠ سنة توفين سنة ۲۰۰۱ في موقعين يقطن كل منهما نحو ١.٥ مليون نسمة، ولاية موريلوس (ريفية فى معظمها ) وبلدية نيزاهو الكويوتل ( حضرية في معظمها) بولاية مكسيكو. وتم تصنيف الوفيات إلى: مؤكدة الارتباط بالأمومة، ومحتملة الارتباط بها، وغير متعلقة بالأمومة. وأخيرًا قمنا بتحديد الوفيات المرتبطة بالإجهاض وقمنا بحساب انخفاض تقديرها عن المستوى الحقيقى لها فى وفيات الأمهات. ومن بين ٣٢٦ حالة محتملة الارتباط بالأمومة، وجدنا خمس حالات تم تصنيفها خطأ: واحدة منها كانت حالة إجهاض تلقائي، وأربع كن حالات وفيات امهات غير متعلقة بالإجهاض. ومن بين ٣٢ حالة وفاة أمهات مسجلة، وجدنا أربع حالات تم تصنيفها خطأ، حيث كانت وفيات فى الأثلوث الثاني لأسباب متعلقة بالإجهاض. لم يكن هناك أى تسجيل رسمى لحالات وفاة بسبب الإجهاض فى أى من الولايتين، وهو ما وصل بنسبة انخفاض التقدير عن مستواه الحقيقي إلى ١٠٠%. ساهم الإجهاض بنسبة 13.5% في إجمالى عدد وفيات الأمهات. وبلغت النسبة الإجمالية لانخفاض تقدير وفيات الأمهات عن مستواه الحقيقى 13.5% وكانت النسبة أعلى في موريلوس، حيث بلغت (21.7%) لم تكن هناك حالات وفيات أمهات غير مسجلة فى نيزاهو الكويوتل. وظل الإجهاض غير الآمن أحد الأسباب المهمة لوفيات الأمهات، على الرغم من أن وفيات الأثلوث الأول شهدت انخفاضًا. كذلك توصلنا إلى أن العنف الأسرى سبب مهم لوفيات النساء فى فترتي الحمل والنفاس، فضلاً عن حالتي انتحار مرتبطتين بالإجهاض، نعتقد بوجوب اعتبارهما من حالات وفيات الأمهات غير المباشرة. إن تصنيف وفيات الأثلوث الثانى خطأ ضمن وفيات الأمهات لأسباب أخرى وليس بسبب الإجهاض يعتبر عائقاً أمام تحاشى وقوع حالات وفاة بسبب الإجهاض.
* Deaths from Complications of Unsafe Abortion: Misclassified Second Trimester Deaths. Dilys Walker، Lourdes Campero، Henry Espinoza، Bemardo Herna’ndez، Luis Anaya Sofia Reynoso، Ana Langer، November 2004; 12(24 Supplement): 27-38.
الكلمات المفتاحية:
إجهاض غير آمن، وفيات الأمهات، قانون الإجهاض وسياسة الإجهاض، التشريح اللفظى، المكسيك.
تعتبر وفيات الأمهات من المؤشرات الصحية التي تعكس بوضوح الظروف الاجتماعية – الاقتصادية. (1) ورغم التحسن المطرد فى المؤشرات الاقتصادية في المكسيك خلال العقد السابق (۲) ، لم تشهد وفيات الأمهات انخفاضاً موازياً طوال تسعينيات القرن الماضي، وظلت أعلى من معدلاتها فى بلدان المنطقة الأخرى التي تشابهت مع المكسيك فى المؤشرات الاقتصادية. (۳) وترتفع نسبة وفيات الأمهات في المكسيك في المناطق الأفقر بالمقارنة مع بقية المناطق، كما أنها تتركز بين النساء المنتميات إلى الطبقات الاجتماعية – الاقتصادية الفقيرة. (٤) تُعزى أكثر من 80% من وفيات الأمهات إلى أسباب مباشرة، يشكل الإجهاض رابع أهم سبب لها( 5 – 8%).(1، 2، 5 – 7).
وعلى الرغم من أن الإجهاض ممنوع قانونًا في المكسيك، ويمثل وصمة اجتماعية، فإن حالات الإجهاض غير الآمن منتشرة، وتقدر بما بين 100000 و ١٦٠٠٠٠٠ حالة كل عام. (٨–١٠) وتبقى البيانات الأدق عن مساهمة الإجهاض غير الآمن فى وفيات الأمهات تحديًا منهجيًا هائلاً. ونستطيع الوصول إلى بيانات أكثر دقة اعتمادًا على “التشريح اللفظى“، أى مقابلة أعضاء الأسرة والأصدقاء المقربين للمتوفاة، الذي يُكمل الإحصائيات الحكومية.(۱۱) وهى مقاربة تهدف إلى إعادة رسم صورة الظروف الطبية – الحيوية والاجتماعية التي أدت إلى الوفاة، وذلك اعتماداً على مقابلات مرشدة، وهي وسيلة ثبتت فاعليتها فى دراسة وفيات الأمهات والأطفال (١٢ – 15) وهذه هي أول دراسة، حسب علمنا ، تستخدم التشريح اللفظي للتعرف على وفيات الأمهات المرتبطة بالإجهاض.
تعنى “وفيات الأمهات” الوفاة الناجمة عن الحمل أو الولادة، أو التي تحدث خلال ٤٢ يومًا من إنهاء الحمل، لأى سبب متعلق بالحمل أو ساهم الحمل في زيادة حدته، أو بسبب التدابير المتخذة بين مجموعة من السكان. (١٦) وعلى الرغم من توثيق الانخفاض العام لتقديرات وفيات الأمهات عن مستوياتها الحقيقية في المكسيك، لم تركز أى دراسة على الوفيات المرتبطة بالإجهاض.( 12، 17 – 19) وقد ركزنا في دراستنا على تقييم الوفيات المسجلة أو التي صدرت لها شهادات وفاة فقط. لذلك، فأى حالات جديدة لوفيات الأمهات أو تلك المرتبطة بالإجهاض تظهرها دراستنا هذه إنما تعود إلى أخطاء في التصنيف وليس إلى أخطاء فى التسجيل. ويحدث الخطأ في التصنيف عندما يتم تسجيل وفيات الأمهات باعتبارها ناجمة عن أسباب لا تتعلق بالحمل والولادة، أو من جانب آخر، عندما تسجل الوفيات الناجمة عن الإجهاض باعتبارها وفيات بسبب الحمل والولادة. ويعنى انخفاض التقديرات فيما يتعلق بوفيات الأمهات، الفرق بين وفيات الأمهات المسجلة رسميًا، وبين إجمالى وفيات الأمهات (التي تم اكتشافها وتأكيدها عبر التشريح اللفظى). وعلى المنوال نفسه يجرى قياس انخفاض الوفيات الناجمة عن الإجهاض عن تقديراتها الحقيقية.
تعنى “وفيات الأمهات” الوفاة الناجمة عن الحمل أو الولادة، أو التي تحدث خلال ٤٢ يومًا من إنهاء الحمل، لأى سبب متعلق بالحمل أو ساهم الحمل في زيادة حدته، أو بسبب التدابير المتخذة بين مجموعة من السكان. (١٦) وعلى الرغم من توثيق الانخفاض العام لتقديرات وفيات الأمهات عن مستوياتها الحقيقية في المكسيك، لم تركز أى دراسة على الوفيات المرتبطة بالإجهاض.( 12، 17 – 19) وقد ركزنا في دراستنا على تقييم الوفيات المسجلة أو التي صدرت لها شهادات وفاة فقط. لذلك، فأى حالات جديدة لوفيات الأمهات أو تلك المرتبطة بالإجهاض تظهرها دراستنا هذه إنما تعود إلى أخطاء في التصنيف وليس إلى أخطاء فى التسجيل. ويحدث الخطأ في التصنيف عندما يتم تسجيل وفيات الأمهات باعتبارها ناجمة عن أسباب لا تتعلق بالحمل والولادة، أو من جانب آخر، عندما تسجل الوفيات الناجمة عن الإجهاض باعتبارها وفيات بسبب الحمل والولادة. ويعنى انخفاض التقديرات فيما يتعلق بوفيات الأمهات، الفرق بين وفيات الأمهات المسجلة رسميًا، وبين إجمالى وفيات الأمهات (التي تم اكتشافها وتأكيدها عبر التشريح اللفظى). وعلى المنوال نفسه يجرى قياس انخفاض الوفيات الناجمة عن الإجهاض عن تقديراتها الحقيقية.
هدفنا من ذلك هو تقدير مساهمة الإجهاض في وفيات الأمهات بالاعتماد على التشريح اللفظي في منطقتين من مناطق المكسيك. وقد استهدفنا تحديد الوفيات المرتبطة بالإجهاض التى سُجلت على أنها وفيات غير متعلقة بالأمومة، وكذلك الوفيات المرتبطة بالإجهاض التي تم تسجيلها على أنها وفيات مرتبطة بالأمومة، ولكن لأسباب أخرى غير الإجهاض. وبذلك استطعنا قياس الانخفاض عن التقديرات الحقيقية في الوفيات المرتبطة بالإجهاض، وفى إجمالى وفيات الأمهات، على حد سواء.
قمنا بجمع البيانات فى الفترة بين يونيو ۲۰۰۱ – مايو ۲۰۰۲ في ولاية موريلوس (ريفية في معظمها ) وبلدية نيزاهو الكويوتل ( حضرية فى معظمها) بولاية مكسيكو.
وقد اخترنا هذين الموقعين للأسباب التالية:
۱) تشابه معدلات وفيات الأمهات وارتفاعها بهما*،
۲) ارتفاع نسبة السكان فى كل منهما، على نحو متشابه حيث تبلغ فى كل ١.٥ مليون نسمة، على الرغم من ارتفاع تركز السكان فى نيزاهو الكويوتل وانتشارهم على مساحة أوسع في موريلوس،
٣) كان موقع كل منهما ملائماً للدراسة الميدانية.
وبعد حصولنا على إذن بالاطلاع على الملفات لأغراض هذه الدراسة فقط، حصلنا على شهادات الوفاة من السجل المدنى المحلى فى الموقعين مباشرة. بعد ذلك تمت مراجعة تلك الشهادات مع الإدارة المركزية للأوبئة فى مكسيكو سيتي، والتي أكدت اتساقها مع كل وفيات الأمهات (بين سن ۱۲ و ٥۰ سنة) في ۲۰۰۱ في الموقعين. وتتلقى إدارة الوبائيات بيانات شهادات الوفاة كل شهر من جميع البلديات. وبالنسبة لنيزاهو الكويوتل قمنا بتضمين شهادات وفاة النساء اللائى عشن هناك وتوفين هناك أو في مكسيكو سيتى. أما في موريلوس فشملت دراستنا شهادات وفاة الأمهات اللائي عشن وتوفين هناك فقط. وكان ذلك ضروريًا لأن بعض النساء اللائي توفين فى موريلوس أو نيزاهو الكويوتل كانت عناوينهن المسجلة تقع فى ولايات بعيدة، مما استحال معه اتصالنا بأسرهن أو القيام بالتشريح اللفظي
هذا المعيار يعنى أن بعض الوفيات المسجلة في موريلوس أو نيزاهو الكويوتل لم يشملها تحليلنا لأن محل الإقامة المسجل بها كان خارج الموقعين، وبعض الوفيات الأخرى لم يتم تضمينها لأن الوفاة حدثت خارجهما.
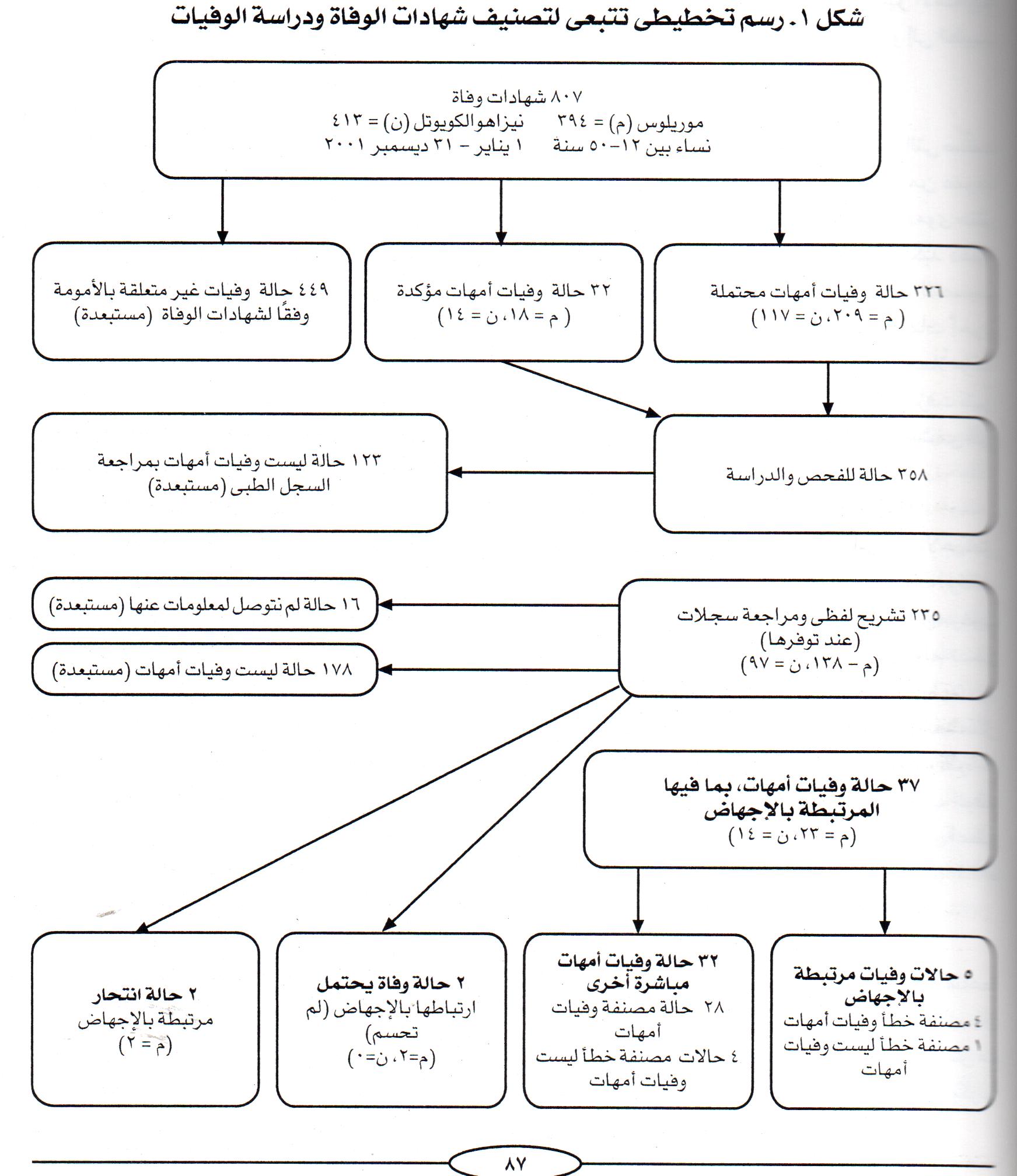
قام طبيبان بتصنيف شهادات الوفاة كما هو موضح في الشكل رقم ١، الى: وفيات أمهات مؤكدة وهي تلك التي ورد بشهادات الوفاة الخاصة بها كود سبب الوفاة بوضوح؛ أو وفيات أمهات محتملة، أى تلك التي يشتبه في أنها تندرج تحت واحد من التشخيصات الواردة في الجدول رقم ١؛ أو وفيات ليست بسبب الأمومة (كل شهادات الوفاة الأخرى).( 16، 17، 21، 22)
قمنا بعد ذلك بمراجعة السجلات الطبية و / أو إجراء التشريح اللفظى لكل حالات وفيات الأمهات المؤكدة لتحديد حالات الوفاة بسبب الإجهاض التي تم تصنيفها خطأ تحت نوعيات أخرى من وفيات الأمهات، ولحالات وفيات الأمهات المحتملة، لتحديد وفيات الأمهات والوفيات بسبب الإجهاض التى تم تصنيفها خطأ كحالات وفاة لأسباب غير متعلقة بالأمومة. وبالنسبة لحالات الوفاة التي حدثت فى المستشفى أو العيادة بدأنا بتقييم السجل الطبى إن كان متوفراً ، فتمكننا بذلك من تحديد الحالات التى كان من الواضح أن الوفاة فيها ليست بسبب الأمومة ( استبعدت)، أو كانت بسبب الأمومة ولكن غير مرتبطة بالإجهاض. وتم إجراء مقابلات التشريح اللفظى لكل الحالات وفيات الأمهات المؤكدة والمحتملة المتبقية (شكل 1).
كانت كل من أجرين المقابلات نساء حصلن على تدريب سابق فى العلوم الاجتماعية، وشاركن في أعمال ميدانية خاصة بدراسات أخرى في المعهد الوطني للصحة العامة. تم إخضاع كل من أجرين المقابلات إلى تدريب لمدة ثلاثة أيام على كل جوانب تقنية التشريح اللفظي. شمل التدريب الذى قام به كاتبو هذا المقال في المعهد تحديد أهداف الدراسة، والمفاهيم العامة للتشريح اللفظي، وإجراء مقابلات تدريبية مع نقد بناء ومقابلات استطلاعية فى الميدان. (12) في كل الحالات المختارة تم التعرف على عنوان المتوفاة من شهادة الوفاة. وكان أحد العاملين في المشروع يتوجه إلى بيتها لتحديد مصادر المعلومات المحتملة (الزوج، الأم، بقية أعضاء الأسرى الجيران، الأقارب) وشرح الدراسة والحصول على موافقتهم العليمة وإجراء المقابلة إن كان مصدر المعلومات مستعداً لذلك. وفى حالة عدم استعداده كان يتم ترتيب موعد مناسب آخر للمقابلة أو تحديد مصدر معلومات أكثر ملاءمة. فى حالة عدم اكتمال المعلومات من مصدر واحد أو عدم اتساقها كان يتم البحث عن مصدر معلومات ثان وربما ثالث. هذه المصادر الإضافية كانت أيضًا من أقارب المتوفاة أو أصدقائها أو جيرانها.
في حالات الوفاة الناجمة عن العنف حرصنا على اللجوء إلى مصدر معلومات آخر غير الزوج أو الشريك. فى حالات الاشتباه فى وفاة مراهقة كنا نبذل جهداً خاصاً لمقابلة إحدى الصديقات بالإضافة إلى الأقارب.
كان يتم الحصول على موافقة عليمة ممن ستجرى معه المقابلة قبل إجرائها وكنا نطلب من أى أفراد آخرين مغادرة المنزل حتى يمكن إجراء المقابلة في جو من الخصوصية. كان التشريح اللفظي يبدأ بمجموعة من الأسئلة التشريحية التى تهدف إلى التأكد من أن المصدر على دراية تامة بالظروف المحيطة بالوفاة، فكنا نسأل عن الشركاء، واستخدام وسائل منع الحمل، وإمكانية الحمل، وعن ظهور أعراض معينة قبل الوفاة بفترة قصيرة قد تُعزى إلى الإجهاض (نزيف مهبلي، إفرازات كريهة الرائحة، تقلصات) أو الحمل (صداع، تورم، ارتفاع ضغط الدم، نوبات). كما نسأل أيضًا عن تقارير الكشف بالموجات فوق الصوتية، والزيارات التي قامت بها المتوفاة للطبيب، وما إذا كانت قد أجرت عملية شفط أو توسيع وكحت للرحم قبل الوفاة بوقت قصير. وأخيرًا نطلب من المصدر أن يروى لنا. بعبارته، كيف حدثت الوفاة. تم ذلك في كل الحالات التي يحتمل أن تكون الوفاة فيها مرتبطة بالإجهاض، وكذلك حالات وفيات الأمهات المؤكدة، وذلك من أجل توضيح سبب الوفاة.
لو كان هناك احتمال وجود حمل قبل الوفاة، نستمر فى التشريح اللفظى مع المزيد من الأسئلة الأعمق، التي نسأل من خلالها عن ظروف حدوث حمل محتمل أو مؤكد، وما إذا كان حملاً مرغوباً فيه أو مخططًا له. وفى حالة وجود إجهاض محتمل في الأثلوث الأول أو الثاني نسأل المصدر بشكل مباشر هل كان يعتقد بحدوث إجهاض متعمد. كذلك نطرح أسئلة متعلقة بالحالة الجسمانية والعاطفية للمتوفاة، وبالشريك الجنسي والعنف. تم تصميم هذا الأسلوب وتنفيذه وفقًا للتوصيات المنشورة المتعلقة بدراسات التشريح اللفظي وبمسائل العنف. (11، 22 – ٢٦)
ووللحفاظ على السرية، تم تعريف كل الاستبيانات بأرقام دون أى علامات مميزة. وفي حالات الضرورة، كان يتم توفير مساعدة سيكولوجية لمن أجريت معهم المقابلات من خلال عيادات الصحة العامة المحلية. كذلك خضعت من أجرين المقابلات إلى جلسات علاج جماعى طوال مدة الدراسة؛ وكان ذلك ضرورياً للتخفيف من العبء النفسى الناجم عن تعرفهن على محتوى الوفيات التي تدرسنها وظروفها (2۷) حصلت الدراسة على موافقة أخلاقية من لجنة الدراسات الإنسانية بالمعهد الوطني للصحة العامة، وهيئة المراجعة المؤسسية بمجلس السكان.
قمنا بمراجعة كل حالة وتصنيفها كحالة وفيات أمهات أو وفيات غير أمهات، وذلك اعتمادًا على معلومات التشريح اللفظى فى المقام الأول. بعد ذلك تم تصنيف وفيات الأمهات إلى وفيات بسبب الإجهاض، أو أسباب أخرى متعلقة بالأمومة (شكل رقم ١). قمنا بعد ذلك بمقارنة أرقامنا بالأرقام الرسمية المختارة لوزارة الصحة (۲۸) المتعلقة بمواقع دراستنا. يصنف الاحصائيون في الحكومة أسباب الوفاة وفقًا للتصنيف الدولى للأمراض (الطبعة العاشرة). (١٦) وقمنا في كل حالة بمراجعة مزدوجة للعديد من المتغيرات من أجل التأكد من الحالات التي صنفناها كحالات وفيات أمهات ووفيات أمهات متعلقة بالإجهاض ولم تكن الإدارة العامة للأوبئة قد أوردتها.
قمنا بمراجعة ما مجموعه ۸۰۷ شهادات وفاة (موريلوس (م) = ٣٩٤ ، نيزاهو الكويوتل (ن) = ٤١٣) (شكل رقم 1). تم تصنيف تلك الشهادات على النحو التالي: ٣٢ حالة وفيات أمهات مؤكدة (م = ۱۸ ، ن = ١٤) و ٢٢٦ حالة وفيات أمهات محتملة (م = ۲۰۹ ، ن =١١٧) و ٤٤٩ ليست وفيات أمهات. أصبح أمامنا بالتالي، 358 حالة وفيات أمهات مؤكدة ومحتملة لدراستها. استبعدنا منها ۱۲۳ حالة بمراجعة السجل الطبي فقط والتي أثبتت أنها غير
جدول ۱- معايير الإدراج فى تصنيف “وفيات الأمهات المحتملة”
– صدمة ناتجة عن التخدير – صدمة وعائية ( صدمة قلبية وعائية أو هبوط فى الدورة الدموية، أو ارتفاع ضغط الدم) – النزيف (تجلط دموى منتثر داخل الأوعية أنيميا، نزيف) – عدوى (تعفن / تعفن دموى، التهاب الغشاء البريتوني صدمة) – استقلابي (عملية الهدم والبناء) (اضطراب توازن الأملاح في الدم) – رئوى (جلطات رئوية، قصور تنفسي) – كلوى (فشل كلوى حاد، بولينا ، قلة البول) – نساء وولادة (مرض التهاب الحوض التناسلي، مرض التهاب الحوض، الإجهاض، التهاب بطانة الرحم، تسمم الدم)
|
متعلقة بالإجهاض. وقمنا بتصنيف الحالات الــ ١٣٥ المتبقية باستخدام التشريح اللفظى فقط أو باستخدامه مع مراجعة السجل الطبى فى معظم الحالات (٩٤%) لم تحتج إلا لتشريح لفظى واحد فقط؛ بينما في للحالات المتبقية فقد أجرينا تشريحين لفظيين (٥%)؛ أو إلى ثلاثة (١%). تم استبعاد ١٦ حالة لفشلنا في الحصول على معلومات يعتمد عليها (لم تتوفر معلومات كافية). وتوصلنا إلى أن هناك ۳۷ حالة وفيات أمهات مؤكدة (٥ متعلقة بالإجهاض، و ۳۲ لأسباب متعلقة بالأمومة مباشرة)، وحالتى انتحار لأسباب متعلقة بالإجهاض، وحالتين لم نستطع تحديد سبب الوفاة فيهما.
من بين كل حالات وفيات الأمهات المحتملة (٣٢٦) توصلنا إلى وجود خمس حالات وفيات أمهات لم تكن مسجلة كذلك. وقعت الحالات الخمس في موريلوس التي وجدنا فيها ۲۳ حالة وفيات أمهات مؤكدة (خمس حالات أكثر من الرقم الرسمى وهو ۱۸ حالة)، وهو ما يعنى أن إجمالي التقدير المنخفض عن الرقم الحقيقى لوفيات الأمهات تصل نسبته إلى 21.7%. هذه الحالات الخمس تشمل حالة وفاة مرتبطة بإجهاض تلقائى وأربع حالات وفاة لأسباب مباشرة تتعلق بالأمومة. وقد استبعدنا من حساب التقدير المنخفض حالتين أخريين كانتا حالتي انتحار لأسباب متعلقة بالإجهاض وحالتين لم نتوصل لأسبابهما (ربما إجهاض) (جدول ۲). على الرغم من ثقتنا في أن حالتى الانتحار كانتا مقترنتين بحمل غير مخطط، فلا يمكن اعتبارهما، بالتعريف، حالتى وفاة لأسباب متعلقة بالأمومة بشكل مباشر، وبالتالى لم نضمنهما حساب انخفاض التقديرات عن الواقع. لم تكن هناك أخطاء في التصنيف في نيزاهو الكويوتل وبالتالى لم تكن بها تقديرات أقل من الحقيقية فى وفيات الأمهات. وبجمع البيانات من الموقعين يصل عدد وفيات الأمهات إلى ٣٧ حالة، بتقدير أقل من الحقيقي*13.5% جدول (۳).
من خلال التشريح اللفظى وحده استطعنا التوصل إلى وجود أربع حالات وفاة مرتبطة بالإجهاض (اثنتين في كل موقع) تم تصنيفهما خطأ على أنهما وفاة لأسباب متعلقة برعاية الحمل. وبجمع الوفيات المرتبطة بالإجهاض من التصنيفين السابقين، أصبح لدينا خمس حالات وفاة لأسباب متعلقة بالإجهاض. وبما أن الإدارة العامة للأوبئة لم تورد أى حالات وفاة لأسباب متعلقة بالإجهاض فى أى من الموقعين، فإن انخفاض التقدير عن القيمة الحقيقية يصبح هنا ١٠٠% ( جدول 3)
شكل ١ – رسم تخطيطى تتبعى لتصنيف شهادات الوفاة ودراسة الوفيات
في موريلوس كانت الحالة الأولى لفتاة في الرابعة عشرة من عمرها توفى الجنين في رحمها في أواخر الأثلوث الثاني للحمل. لم تستطع الأسرة تحديد سبب واضح للوفاة، ولكن أمها كانت تعلم بالحمل وقالت إن ابنتها حاولت أن تجهض نفسها خلال الأثلوث الأول، ولكنها لم تستطع تأكيد ما إذا كانت هناك محاولة ثانية للإجهاض في فترة لاحقة أثناء الحمل. وأفادت الأم أن ابنتها كانت تعانى من الحمى والرعشة وأنها توفيت أثناء الحث الاصطناعى للولادة. ذُكر في شهادة الوفاة وجود جلطات بالسائل الأمنيوسى وأعطتها الإدارة العامة للأوبئة الكود ٠۸۸ وهو كود هذه الحالة في التصنيف الدولي العاشر العاشر للأمراض. لذلك تم تصنيف هذه الحالة رسميًا على أنها حالة وفاة أثناء الحمل بسبب جلطات بالسائل الأمنيوسي.
أما الحالة الثانية فكانت لامرأة في الثالثة والثلاثين من عمرها تعانى من مشكلة خلقية معروفة في القلب. نفى أعضاء الأسرة وجود حمل: ولكن الطبيب المعالج أكد وجود حمل في الأسبوع الرابع والعشرين “فُقد” وحدثت الوفاة بسبب مضاعفات حدثت أثناء ربط البوق. وورد في شهادة الوفاة حمل فى الأسبوع الرابع والعشرين وربط البوق. وكان كود التصنيف الدولي العاشر للأمراض هو ٩٩، والذى يقابل: “مرض آخر زاد الحمل من مضاعفاته”. ولم يُسمح لنا بمراجعة السجل الطبي لهذه الحالة، ولكن نظراً لأننا استطعنا التأكد، عن طريق الأسرة، من أن المرأة كانت تعانى من عيب خلقي خطير في القلب يمكن أن يزيد الحمل من مضاعفاته، ونظراً لتأكيد الطبيب أنها كانت حبلى عند الوفاة، فقد شككنا في أنها ربما توفيت بسبب مشاكل في القلب أثناء محاولة إجهاض متأخرة، على أن الطبيب لم يكن متعاوناً فلم نستطع حتى تأكيد ذلك.
في نيزاهو الكويوتل كانت الحالة الأولى لامرأة في التاسعة والثلاثين من عمرها، ورد في شهادة وفاتها أن سبب الوفاة صدمة بسبب نقص حجم الدم، وتجلط دموى منتثر داخل الأوعية، وكان الكود الخاص بها وفقاً للتصنيف الدولى العاشر للأمراض هو ٠7٥؛ “مضاعفات أخرى للحمل والولادة لا يمكن تحديدها على نحو آخر”. أكد أعضاء الأسرة وجود حمل ما بين ٤ و٦ أشهر، وأن المريضة أجريت لها عملية توسيع وكحت أو توسيع وتفريغ فى المستشفى، قبل وفاتها بفترة وجيزة. وهنا أيضا لم نجد توثيقاً لعملية الإجهاض غير الآمنة ولم نستطع كذلك الوصول إلى السجل الطبي أو إلى الطبيب الذي باشر هذه الحالة.
آخر حالات الوفاة المرتبطة بالإجهاض التي صُنفت خطأ كانت لامرأة فى الخامسة والعشرين من عمرها ذكر في شهادة وفاتها أن سبب الوفاة: تجلط دموى منتثر في الأوعية، وقصور كبدى حاد، ودهون بالكبد دهنية بسبب الحمل. وكان الكود الذي أورد وفقًا للتصنيف الدولى العاشر للأمراض هو 026؛ “مضاعفات أخرى مرتبطة أساسًا بالحمل”. كانت المرأة حاملاً حملاً مؤكداً في الشهر الخامس وذكر أعضاء الأسرة أنها نزفت كثيراً وأجريت لها عملية توسيع وتفريغ في المستشفى قبل الوفاة.
كانت هناك حالة وفاة واحدة مرتبطة بالإجهاض صنفت على أنها وفاة لأسباب متعلقة بالأمومة. وكانت تلك الحالة لامرأة حدث لها إجهاض تلقائي لحمل مرغوب فيه. فى البداية حدث لها نزيف مهبلى ولم تدخل المستشفى، ثم عادت للمستشفى مرة أخرى بنزيف شديد ومستمر وأجريت لها عملية توسيع وكحت، ثم استئصال للرحم، وتوفيت – وفقًا لرواية أسرتها – بسبب كثرة ما فقدته من دم. ورد فى شهادة وفاتها أن سبب الوفاة استئصال الرحم وتوسيع وكحت، ولكن الكود الذى أعطي لها وفقًا للتصنيف الدولى العاشر للأمراض هو 931غ. نقص الأكسجين في المخ.
كانت هناك أيضا حالتا انتحار المراهقتين صفناها على أنهما مرتبطتان بالإجهاض وذلك بسبب السياق الاجتماعى للحالتين. ففى كلتيهما كانت الفتاة تعيش مع أهلها، وبمقابلة الأسرة بما فيها الأم، تبين أنهم لم يكونوا يعلمون بوجود حمل، أو نفوا وجود حمل، وذكروا أن الفتاتين لم تمرا بمراحل اكتتاب أو تعانيا من اضطرابات عقلية، ولم تستطع الأسرتان تحديد أى سبب للانتحار. على أن مصادر المعلومات من خارج الأسرتين (صديقة مقربة أو صديق) أكدوا وجود حمل وشعور الفتاتين باليأس. حدثت حالتا الوفاة هاتان خلال الأثلوث الأول عن طريق تناول مبيد حشرى. لم يستطع أي مصدر أن يذكر لنا ما إذا كانت الفتاتان قد ذكرتا أى شئ عن الإجهاض أو الموت، وقد أدرجنا الحالتين على أنهما انتحار مرتبط بالإجهاض، ولكننا استثنيناهما من العدد النهائي لوفيات الأمهات من أجل الاتساق مع التصنيف الدولي العاشر للأمراض. وقد ورد فى شهادتي وفاة الفتاتين أن سبب الوفاة هو: انتحار بتناول مبيدات حشرية.
وقد توصلنا أيضًا إلى أدلة تشير إلى أن العنف المنزلي المرتبط بالحمل من الأسباب المهمة والمهملة في وفيات الأمهات في موريلوس نجمت أربع حالات وفاة عن الآثار المترتبة على العنف المنزلي أثناء الحمل أو النفاس. وقد توصلنا إلى أن هذا الحدث الإنجابي هو السبب المباشر للقتل والانتحار. لهذا السبب أوصينا بأن تعتبر حالات الوفاة المقترنة بعنف مرتبط بالحمل حالات وفاة مرتبطة بالولادة بشكل غير مباشر. (٣٠)
في موريلوس كانت هناك حالتان تم تصنيفهما على أنهما حالات وفاة يحتمل ارتباطها بالإجهاض نظراً لأننا بعد التشريح اللفظى و / أو مراجعة السجل الطبى ظل لدينا شك فيما إذا كانت المرأة حاملاً أم لا عند حدوث الوفاة. كانت أسباب الوفاة مثار شك، كانت امرأة منهما مصابة بسرطان في الرحم، وكانت الأخرى مصابة بقصور كلوى في الحالتين كان هناك شك كبير لدى مصدر معلومات واحد على الأقل فى أن المرأة ربما كانت حبلى و / أو حاولت الإجهاض وقت الوفاة أو قبله بقليل. وعلى ذلك فقد صنفنا الحالتين على أنهما وفاة يحتمل ارتباطها بالإجهاض. في كل حالات وفيات الأمهات الأخرى كان هناك مصدر معلومات واحد على الأقل واثق تماماً من أن المرأة كانت حبلى بشكل مؤكد.
مناقشة
| السن | كود التصنيف الدولي الذي اثبتته إدارة الوبائيات | أسباب الوفاة الواردة في الشهادة | التشريح اللفظي | ||
| الحمل | ماذكرته مصارد المعلومات | ||||
| وفيات مرتبطة بالإجهاض مصنفة خطأ على أنها وفيات أمهات لأسباب أخرى | 14 | 088إنسداد الأوعية الدموية بكتلة من السائل الأمنيوسي | تجلط دموي منتثر في الأوعية أ، انسداد الأوعية الدموية بكتل من السائل الأمنيوسي | 26 أسبوعًا ب | وفاة الجنين قبل 26 أسبوعاً، حمل غير مرغوب فيه، محاولة إجهاض في الأثلوث الأول، حمى ورعشة، وفاة أثناء تحريض الإجهاض |
| 33 | 099- أمراض أخرى زاد الحمل من مضاعفاتها | انسداد بشرايين الرئة بسبب جلطة دموية، عيب خلقي في القلب، حمل 24 أسبوعًا حالة ما بعد ربط البوق | 24 أسبوعًا | نفي أعضاء الأسرة وجود حمل. أكد الطبيب المعالج وجود حمل ولكن لم يسمح بالاطلاع على سجلات المستشفى. | |
| 20 | 075-مضاعفات أخرى للولادة أو الوضع | نحثر دموي منثر في الأوعية، صدمة نقص حجم الدم، استئصال الرحم بشق البطن | 4 – 6 شهور | أكد أعضاء الأسرة وجود حمل، وخضوعها لعملية توسيع وكحت | |
| 25 | 026- مصاعفات أخرى متعلقة أساسًا بالحمل | تخثر دموي منتثر في الأوعية، قصور كبدي حاد، الكبد الدهنية في الحمل | 4 – 6 شهور | ذهبت إلى المستشفى بنزيف شديد ويبدو أنها كانت في عملية إجهاض | |
| وفيات مرتبطة بالإجهاض صنفت خطأ أنها وفيات غير متعلقة بالأمومة | 39 | 931G- نقص الأكسوجين في المخ | توقف القلب والجهاز التنفسي، صدمة نقص حجم الدم، اعتلال دماغي، استئصال الرحم، إجراء توسيع وكحت | < 12 أسبوعًا | إجهاض تلقائي غير تام لحمل مرغوب فيه |
| 20 | 180Y- تسمم | انتحار، تناول مبيد حشري | < 12 أسبوعًا | أنكر أعضاء الأسرة وجود حمل، أكدت صديقة مقربة علمها الأكيد بوجود حمل. | |
| 21 | 690X – انتحار بالسم | انتحار، تناول مبيد حشري | < 12 أسبوعًا | أنكر أعضاء الأسرة وجود حمل. أكد صديقها أنها كانت حامل. | |
| حالات لم تحل- مشكوك فيها | 28 | 189 N- كلوي | قصور تنفسي | غير معروفة | ذكرت الأسرة إصابتها بقصور في التنفس، تخثر دموي منتثر في الأوعية، نزيف مهبلي، وخضعت لعملية توسيع وكحت، ذكر الطبيب الإجهاض ضمنيًا ولم يؤكده، لم نستطع الاطلاع على سجلات المستشفى |
| 32 | 180 J – التهاب رئوي | توقف القلب والجهاز التنفسي، التهاب رئوي | غير معروفة | ذكرت الأسرة حدوث نزيف مهبل، وحمى، وتقلصات. احتمال حمل غير مؤكد، إجهاض متعمد سابقًا، سرطان في الرحم | |
جدول 3 – التقديرات الأقل من الحقيقة لوفيات الأمهات والوفيات المرتبطة بالإجهاض
| عدد الوفيات في موريلوس | انخفاض التقدير عن الرقم الحقيقي | عدد الوفيات في نيزاهوالكويوتل | انخفاض التقدير عن الرقم الحقيقي | عدد الوفيات في الموقعين معًا | انخفاض التقدير عن الرقم الحقيقي | ||||
| الدراسة | إدارة الوبائيات | % | الدارسة | إدارة الوبائيات | % | الدارسة | إدارة الوبائيات | % | |
| كل وفيات الإمهات | 23 | 18 | 21.7 | 14 | 14 | 0 | 37 | 32 | 13.5 |
| وفيات مرتبطة بالإجهاض | 3 | 0 | 100 | 2 | 0 | 100 | 5 | 0 | 100 |
توضح هذه الدراسة الحاجة لتوخى الحرص عند تفسير بيانات شهادات الوفاة الخاصة بوفيات الأمهات. التكويد وفقًا للتصنيف الدولى العاشر للأمراض في حالات الإجهاض لم يتسق مع التشخيص الوارد في شهادة الوفاة ولا مع التشريح اللفظى. في حالات وفيات الأمهات الأخرى لم تتم الإشارة بشكل واضح إلى هذا الاختلاف أو يجرى تقييمه، على الرغم من أننا وجدنا حالات خطأ في تصنيف أسباب أخرى لوفيات الأمهات أيضًا.
كانت نسبة التقدير المنخفض عن الحقيقى لوفيات الأمهات في الموقعين معًا ١٣،٥% (5 /37) على الرغم من أن الرقم كان أعلى في موريلوس ٢١% (5 / 23) ولم تكن هناك وفيات أمهات إضافية في نيزاهو الكويوتل. وقد أظهرت دراسات تشريح لفظى أخرى أجريت في المكسيك وجود تقدير أقل من الحقيقي بنسبة 8% في كويريتارو (۱۹۹5)، و ٢٢% فى سان لويس بوتوسی (۱۹۹5) و ٢٧ فى جويريرو (۱۹۹5) (12) وقد أوضحت دراسة أقدم أجريت فى مكسيكو سيتى ۱۹۸۹ أن نسبة التقدير الأقل من الحقيقى كانت آنذاك 39.7%، في حين أظهرت دراسة أخرى أجريت على موريلوس ۱۹۹۰ أن النسبة كانت37.5%. ( 18، 19) ويشى هذا الرقم الأخير بتناقص مستوى التقدير الأقل من الحقيقي في تقدير وفيات الأمهات فى موريلوس. ولكن مما له دلالات مهمة أننا لم نجد وفيات أمهات جديدة فى نيزاهو الكويوتل، وهو ما سوف نناقشه فيما بعد.
على الرغم من التناقص البادى في التقدير الأقل من الحقيقي لوفيات الأمهات، لا يبدو أن الوضع كان كذلك في الوفيات الناجمة عن الإجهاض. فقد توصلنا في دراستنا إلى أنه كان هناك تقدير أقل من الحقيقي في الوفيات المرتبطة بالإجهاض (الحقيقة أنه لم تكن هناك وفيات مرتبطة بالإجهاض في الأوراق الرسمية) وذلك بسبب خطأ التصنيف أكثر من كونه بسبب عدم الإبلاغ. بيد أن التقدير الأقل من الحقيقي للوفيات المرتبطة بالإجهاض لم يؤثر إلا بالحد الأدنى في التقدير الإجمالي لوفيات الأمهات. لأن كل حالات الوفاة المرتبطة بالإجهاض، عدا واحدة، تم تصنيفها على أنها وفيات أمهات، ولكن لأسباب أخرى. وبالتالي كان نصيب الإجهاض من إجمالى وفيات الأمهات هو الذي تأثر سلباً بالتقدير الأقل عن الحقيقي.
تشير الأرقام الرسمية إلى أن الإجهاض غير الآمن يساهم بما بين 5 – 8% من وفيات الأمهات في المكسيك سنويًا. ولكن دراستنا توضح أن نسبة تسبب مضاعفات الإجهاض فى وفيات الأمهات تصل إلى 13.5%، في حين لم تورد الأرقام الرسمية فى أى من الموقعين وجود أى حالة وفاة مرتبطة بالإجهاض.( 5 – 7) ولو أضفنا إلى هذه النسبة حالات الانتحار لأسباب متعلقة بالإجهاض فستصل نسبة الإجهاض كسبب في وفيات الأمهات إلى ۱٨،٩% فى الموقعين معاً ، وإلى 21.7% في موريلوس وحدها. بمراجعة حالات الوفاة التي حدثت في الأثلوث الثانى اتضح وجود عدد من الأسباب المشتركة ألا وهى النزيف، واستئصال الرحم، تجلط الدم المنتثر في الأوعية (حالة تنتج عن استهلاك لكل من عوامل التجلط بالدم والصفائح الدموية، بسبب حدوث العدوى أو نقص الأكسجين بالدم أو النزيف الشديد). كل حالات الوفاة التي حدثت فى الأثلوث الثانى كانت في مستشفى أو عيادة خاصة، وفى كل حالة كانت هناك محاولة للتدخل من جانب طبيب أمراض نساء وتوليد. لم تحدث أي من تلك الحالات فى المنزل أو دون الاستفادة من العلاج الطبي. لذلك فحالات الوفاة هذه تبرز الحاجة إلى المزيد من التدريب وموارد أكبر ، وتحسين الوعى بمضاعفات إنهاء الحمل في الأثلوث الثاني.
كان عدد حالات الوفاة التى فحصناها في نيزاهو الكويوتل أقل من تلك التى فحصناها في موريلوس. وكانت المعلومات الواردة فى شهادات الوفاة الصادرة في موريلوس، فقيرة بوجه عام أو غائبة، ولهذا السبب تحديداً كان عدد الشهادات التي صنفناها على أنها وفاة يحتمل حدوثها لأسباب متعلقة بالأمومة في موريلوس يفوق مثيلتها في نيزاهو الكويوتل بـــ 28%. وتستحق منا العوامل التي ساهمت فى وجود اختلافات فى وفيات الأمهات وسوء تصنيف في الموقعين المزيد من الدراسة على الرغم من أن الدراسة لم تصمم ونحن نضع هذا الأمر في أذهاننا، وخلافًا لما توقعناه، فإن عددًا أكبر من حالات الوفاة المختارة، حدثت في البيت في نيزاهو الكويوتل (٦٠%) مقارنة بموريلوس ( ٤٠%). وكان هناك عدد مماثل من شهادات الوفاة المختارة أكملها الطبيب المعالج فى كل موقع (نيزاهو الكويوتل ٢٤% وموريلوس ٢٧%). ولكن ذلك لا يفسر اختيار عدد شهادات أقل في نيزاهو الكويوتل. ربما يكون السبب حصول من ملأوا بيانات الشهادات فى نيزاهو الكويوتل ( حضرية أكثر مقارنة بموريلوس) على تدريب وإشراف أفضل.
هناك عامل مهم آخر ساهم في خطأ تصنيف الوفيات المرتبطة بالإجهاض فى الموقعين، هو عدم ذكر مدة الحمل فى معظم الشهادات. ونتيجة لذلك تم تصنيف وفيات الأمهات المرتبطة بالإجهاض خطأ على أنها وفيات أمهات فى الأثلوث الثالث وليس وفيات أثلوث ثان مرتبطة بالإجهاض.
كانت نساء موريلوس أقل وصولاً إلى الرعاية أو يحصلن على رعاية أقل جودة مقارنة بمثيلاتهن في نيزاهو الكويوتل الواقعة على حدود مكسيكو سيتى. ومن مظاهر ذلك على سبيل المثال أن العيادات الحكومية الريفية يعمل بها أطباء أقل خبرة من العاملين في العيادات الحضرية. لذلك، تقل ثقة أهل موريلوس في الخدمات الصحية الحكومية بينما يعتمدون بشكل أكبر على القابلات التقليديات وغيرهن من مقدمات الرعاية غير الماهرات في حالات أمراض النساء الطارئة أو المضاعفات الحادة. هذا فضلاً عن أن المتوفيات في موريلوس كن على حظ أقل من التعليم ودرجة أكبر من الفقر من مثيلاتهن فى نيزاهو الكويوتل. وقد توصلت دراسة حالة ضابطة على وفيات الأمهات أجريت في ثلاث ولايات أخرى بالمكسيك إلى أن درجة الحصول على التعليم هي العامل الواقي الوحيد. (١٢)
المحدوديات التي اقترنت بدراستنا أملتها صعوبة دراسة حالات الاجهاض نظرًا للحساسية الشديدة التي يتسم بها هذا الموضوع، فضلاً عن بعض التحديات العملياتية. وعلى الرغم من أن التشريح اللفظي سمح لنا بالتوصل إلى العديد من المعلومات الاستنتاجية حول عمليات الإجهاض وكذلك ضبط أرقام وفيات الأمهات، فإن أيًا من مصادر معلوماتنا لم يستطع أن يؤكد “بشكل قاطع” حدوث إجهاض متعمد على وجه اليقين، وللإجهاض بالذات خصوصية تتمثل في أن خطأ التصنيف لا ينجم عادةً عن خطأ في التشخيص. ولكن بالأحرى عن رغبة فى ستر حقيقة سبب الوفاة. وهو أمر ليس بالمستغرب فى ظل الوضع القانوني للإجهاض في المكسيك.
وقد وجدنا أن النساء من الأقارب والأصدقاء كن مصادر معلومات أفضل من الرجال، ولكن على الرغم من أننا حاولنا دائمًا التحدث إلى امرأة من الأقارب أولاً، كما تقترح دراسات التشريح اللفظى الأخرى، فإن تلك المقاربة لم تكن فعّالة دائمًا، وفى بعض الأحيان لم تكن تلك القريبة المصدر الأكثر موثوقية للمعلومات (١٢) هذا فضلاًعن أنه فى حالات الوفاة المرتبطة بالإجهاض، وخاصة حالات الانتحار وحالات العنف الأخرى، لم يكن أعضاء الأسرة فى العادة، المصدر الأجدر بالاعتماد عليه أو الأكثر اتساقًا فى المعلومات. وفي حالات انتحار البالغات، بالذات، لم تكن الأم أفضل مصدر للمعلومات وكان من المهم أن نعيد النظر فى من يمكن أن يكون المصدر الأجدر بالثقة للمعلومات.
للأسف الشديد، ونظراً للتعريف الصارم لوفيات الأمهات في التصنيف الدولى العاشر للأمراض، كان من المستحيل تقييم مدى مساهمة الانتحار المرتبط بالإجهاض فى الوفيات المرتبطة به، خاصة بين المراهقات، حيث أن هناك ميلاً إلى تصنيفها على أنها انتحار فقط، بالإضافة إلى حالات الانتحار هذه، توصلنا أيضًا إلى إن العنف المنزلى يعتبر من الأسباب المهمة للوفاة بين النساء فى فترتي الحمل والنفاس، ونعتقد أن هذين السببين يجب اعتبارهما سببين غير مباشرين لوفيات الأمهات.
هناك صعوبة عملياتية أخرى واجهتنا تتمثل في الاطلاع على السجلات الطبية، خاصة في العيادات الخاصة. فعلى الرغم من توفر الملفات الطبية بوجه عام واحتوائها على معلومات إضافية قيمة، فإن الحالة لم تكن كذلك دائماً. ويرجع ذلك إما إلى عدم إمكانية تحديد مكان بعض السجلات أو لعدم السماح لنا بالاطلاع عليها. وهو أمر مهم فى بلد مثل المكسيك لا تخضع فيها الممارسة الخاصة لضوابط وتتسم نوعية الرعاية فيها بالضعف في معظم الأحيان. هناك أيضًا محدودية أخرى متعلقة بتصميم الدراسة. فنظرًا لمحدودية الموارد لم نستطع الاتصال إلا بأعضاء الأسرة أو بالجيران المقيمين فى موقعى الدراسة، وهو ما يعني أننا لم نستطع دراسة حالات الوفاة التى وقعت في الموقعين محل الدراسة لنساء كن تعشن في مواقع أخرى (رغم أن تلك الحالات كانت قليلة فى الموقعين). ولكن، نظرا لأن الإحصائيات الحكومية المنشورة عن وفيات الأمهات تشمل كل الوفيات التي حدثت فى أى موقع، بغض النظر عن محل الإقامة، كان علينا أن نقارن نتائجنا بالأرقام الرسمية المختارة عند حساب انخفاض التقدير عن الرقم الحقيقي.
اخيرًا، على الرغم من استخدامنا قائمة شاملة لشهادات الوفاة الواردة بها أسباب الوفاة لاختيار الحالات التي سندرسها ، فربما فاتتنا بعض الحالات التي صنفت على أنها أسباب بعيدة تمامًا عن مجال دراستنا. وللتغلب على ذلك، ربما كان الحل الوحيد أمامنا، رغم تكلفته العالية للغاية واستحالته لوجيستيًا، هو القيام بتشريح لفظى لكل حالات الوفاة التى وقعت للنساء في سن الإنجاب، كما تقترح منهجية راموس (مسح الوفيات في سن الإنجاب).(31) على أن القيام بذلك لا يتوقع أن يؤدي إلى اختلافات ذات بال فيما يتعلق بانخفاض التقدير عن الرقم الحقيقي، وذلك لسببين: أولهما أن دراستنا استخدمت معيار تضمين أوسع وتوصلت إلى نسبة انخفاض لتقدير وفيات الأمهات أقل مما توصلت إليه الدراسات السابقة (12، 18، 19) وثانيهما أننا لم نعثر على أية حالة تقدير أقل من الحقيقي لوفيات الأمهات في نيزاهو الكويوتل، وهو ما يعنى وجود تحسن في نوعية تصنيف شهادات الوفاة وتكويدها.
بشكل عام، من المثير أننا وجدنا حالات وفاة مشكوك في حدوثها بسبب الإجهاض فى الأثلوث الثاني، في حين لم نجد أي حالة لوفاة فى الأثلوث الأول بسبب الإجهاض المتعمد غير الآمن. وعلى الرغم من أن ذلك ربما نجم عن محدوديات تقنيات التشريح اللفظى، فربما يعكس أيضًا تحولاً في أمان أساليب إنهاء الحمل في الأثلوث الأول. لقد جرت مؤخراً بعض النقاشات حول تأثير عقار الميزوبروستول على مراضة الأمهات ووفياتهن في أمريكا اللاتينية. وقد أظهرت دراسة أجريت على نساء عولجن من مضاعفات ما بعد الإجهاض في البرازيل أن مضاعفات ما بعد الإجهاض تقل عند النساء اللاتي خضعن لإجهاض متعمد باستخدام الميزوبروستول. (3۲) وقد أكدت مجموعات النقاش البؤرية مع أخصائيي أمراض النساء والتوليد فى البرازيل رأى الأطباء القائل بأن استخدام العقار يقلل مضاعفات الإجهاض (33) العقار متوفر ومستخدم فى الإجهاض في المكسيك، ولكن لم تُنشر حتى الآن تقارير متعلقة بمدى انتشاره. (34) من المحتمل أيضًا أن يكون القائمون بالإجهاض في المكسيك الآن مدربين أكثر مما كان عليه الحال في الماضي، وأنهم يستخدمون تقنيات أكثر أمنا فى الإجهاض الجراحي في الأتلوث الأول، فيقلصون بذلك عدد الوفيات المرتبطة بالإجهاض. وربما يكون هناك سبب آخر أيضًا، وهو تأثير نحو ٢٠ عامًا من برامج رعاية ما بعد الإجهاض في المكسيك، والتي كان هدفها تحديدًا معالجة مضاعفات الإجهاض غير الآمن من أجل تقليص الوفيات الناجمة عنه. (3٥)
من شأن ترويج النقاش العام الموضوعي الجاري حول الإجهاض وعواقبه أن يقلل من التحيزات الاجتماعية. ولكن يتعين على العاملين بمجال الصفحة المسئولين عن معالجة أسباب الوفاة، ورفع التقارير عنها وتكويدها أن يصنفوا الوفيات الناجمة عن الإجهاض على أنها كذلك. إن تردد العاملين بالمستشفيات في إتاحة السجلات الطبية وتردد الأطباء في مناقشة الحالات، خاصة حالات الوفاة المرتبطة بالإجهاض في الأثلوث الثاني، إنما يؤكد عدم ارتياحهم للاعتراف بارتباط الإجهاض بالوفاة، ومن ثم تصنيف تلك الوفيات بدقة.
يحتاج العاملون فى المجال الصحى، خاصة في المناطق الريفية، إلى تدريب أفضل على عمليات التوسيع والتفريغ وإدارة الإجهاض فى الأثلوث الثاني. لذلك، يجب التفكير في حملة تهدف إلى توعية الأطباء والقائمين على التسجيل بكيفية التسجيل الصحيح لشهادات الوفاة. مع الاهتمام أكثر بعدد أسابيع الحمل عند تصنيف وفيات الأمهات. ما لم يتم الاعتراف الكامل بالوفيات المرتبطة بالإجهاض ستتزايد صعوبة تقليص وفيات الأمهات، لأن السلطات لن تكون لديها بيانات دقيقة تستطيع الاستناد عليها في تخصيص الموارد والتدريب على نحو مناسب.
جاءت هذه الدراسة ثمرة لتعاون مشترك بين المعهد الوطني للصحة العامة بالمكسيك وإدارة الوبائيات بوزارةالصحة، والمكتب الإقليمي للمجلس الدولي للسكان في أمريكا اللاتينية والكاريبى. دعمت هذه الدراسة منحة مؤسسة ديفيد ولوسيل باكارد رقم ۲۰۰۰ – ۱۱۲۰۳ للمجلس الدولى للسكان. ونود أن نتقدم بالشكر إلى السلطات الصحية بولايات مكسيكو، وموريلوس، ومكسيكو سيتى. ونخص بالشكر فى ولاية مكسيكو؛ جريجوريو إسكاميا ، رئيس الصحة العامة في نيزاهو الكويوت، وأوجستين مندوزا بيسيريل، نائب مدير خدمات الطب الشرعى فى نيزاهو الكويوتل، وفرناندو جيمينيز، مدير إدارة الوبائيات. ومن مكسيكو سيتى نخص بالشكر؛ خورجى لارا ، من قسم الإحصائيات بوزارة الصحة، وخوسيه رامون فرناندیز، مدير خدمات الطب الشرعى بوزارة الصحة، وخوان مانويل كاسترو، مدير خدمات الصحة بوزارة الصحة ، وكارلوس ألفاريز المدير العام لإدارة الوبائيات بوزارة الصحة. ونشكر أيضًا سلطات الهيئة المكسيكية للتأمين الاجتماعي بولايتي مكسيكو وموريلوس، ونشيد بدعم مينيرفا روميرو وإيسيلا أكينو.
* مركز دراسات الصحة العامة، المعهد الوطنى المصحة العامة، كويرنافكا, المكسيك. بريد إلكتروني: Icampero@correo.insp.mx
المجلس الدولى السكان, المكتب الإقليمي لأمريكا اللاتينية والكاريبي، مكسيكو سيتي، المكسيك
** الإدارة العامة للأوبئة, هيئة الصحة بمكسيكو سيتي. المكسيك.
*** تتضمن هذه المقالة عدداً من المصطلحات المعقدة، وقد حاولنا شرحها قدر الإمكان (رجاء مراجعة قائمة المصطلحات في هذا العدد، ونأمل أن تلقى تعليقات واقتراحات من يعملون في هذا المجال. (المحررة)
* كان معدل وفيات الأمهات في ولاية مكسيكو ٧٥ لكل 100000 ولادة حية سنة ۱۹۹۸ , وكانت في موريلوس ٧٩ لكل 1000000 حالة (20)
* التقديرالأقل من الحقيقي = ( عدد الوفيات المؤكدة) مطروحًا منها ( عدد الوفيات التى أوردت) × ۱۰۰, مقسومة على (عدد الوفيات المؤكدة)
1- WHO/UNFPS/UNICEF/World Bank Statement. Reduction of maternal mortality. Geneva WHO, 1999. 2- World Bank Group. World Development Indicators. Data Query for 2001. At: <http://devdata.worldbank.org/data-query>. Accessed 1 October 2003.
3- World Health Organization. Revised 1990 Estimates of Materanl Mortality: A New Approach by WHO and UNICEF. Geneva: WHO, 1996.
4- Lozano R, Herna ndez B, Langer A,Factores sociales y econo micos de la mortalidad editors. Maternidadsin Riesgos en Me xico. M xico DF: IMES, 1994. P,43-52.
5- Secreta? A de Salud, Direccio n General de Salud Reproductive. Mortalidad Materna de los Estados Unidos Mexicanos 1980-1999. M Xico DF: INEGI/SSA.2001.
6- lezana M. Evolucio n de las tasas de mortalidad materana en Me xico. Mexico D7L Comite Promotor por una Maternidad sin Riesgo en Me xico, 1999.P.53-70.
7- Estad? Sticas de mortalidad relacionada con la salud reproductiva, Me xico. 2002. Salud Pu blica de Me xico 2004;46(1):75-88.
8- Paxman J, Rizo A, Brown L, et al. The clandestine epidemic: the practice of unsafe abortion InLatin America. Studies in Family Planning 1993;24(4):205-26.
9- Alan Guttmacher Institue. Aborto Clandestino: Una Realidad Latinoamericana. New York:Alan Guttmacher Institute, 1994.
10- Consejo Macional de Poblacio n. Ejecucio n del Programa de Accio n de la conferencia Internacional sobre la Poblacio n y el Desarrollo. M xico: CONAPO, 1999.
11- Ronsmans C,pbell O. Verbal Autopsies for Maternal Deaths. London: School of Hygiene and Tropical Medicine, 1994.
12- Langer A. Herna ndez B, Garc? A C, et al . Identfitying internventions to prevent maternal mortlaity in M xico: a verbal autopsy study. In: Beraer M, Ravindran TKS, editors. Safe Motherhood Initiatives: Critical Issues. London: Reproductive Health Matters, 2000. P. 127-36.
13- Ioan N, Langer A, Herna ndez B, et al. The aetiology of maternal mortality in developing countries: what do verbal autopsies tell us? Bulletin of World Health Organization 2001;79(9):805-10.
14- World Health Organization. Biyond the Nubers:Reviewing Maternal Deaths and Complications to Make Pregnancy Safer. Geneva: Who, 2004.
15- Shrivastava SP, Anjani K, Arvind K. Verbal autopsy determined causes of neonatal deaths. Indian Pediatrics 200138:1022-25.
16- Workd Health Organization. International Statistical Classification of Diseases andRelated Health Problems. 10th review. Geneva: WHO, 1993.
17- Puffer R, Griffith G. Caracter ? Sticas de la mortalidad urbana. Washington DC: PAHO, 1967.
18- Herna ndez B, Langer A, Romero Mm et al. Factores asociados a la muerte materna hospitalaria en el Estado de Morelos, Me xico. Salud Pu blica Me xico 1994;36(5):521-28.
19- Reyes S. Mortakidad Materna en Me xico. Me xico DF: Instituto Mexicano del Sefuro Social, 1994.
20- Subsecretar? A de Planeacio n, Direccio n General de Estad? Stica e Informa tica de la Secretar? A de Salud. Mortalidad Materna 1998. Me xico, DF: Secretar? A de Salud, 1998.
21- Mun? Oz L, N? An? Ez H, Becerra E, et al. Mortalidad materna en el Instituto Materno-Infantil de Bogota (1976-1980). Revista de la Facultad de Medicina 1985;39(4):331-15.
22- La Guardia K, Rothoz M, Belfort P. A 10-yeview of maternal mortality in a municipal Hospital in Rio de Janeiro: a Cause for concern. Obstetrics and Gynecology 1990;75(1):27-32.
23- Gray R, Smith G, Barss P. The use of verbal autopsy methods to determine selected causes of death in children. Baltimore: Johns Hopkins University School of Hygiene and Public Health, 1990.
24- Ronsmans C, Vanneste A, Chakrabory J, et al. A comparison of three verbal autopsy methods to ascertain levels and causes of maternal deaths in Matlab. Bangladesh. International Journal of Epidemiology 1998;27(4):660-66.
25- World Health Organization. Putting Women’s Safety First: Ethical and Safety Recommendations for Research on Domestic Violence against Women. Geneva: WHO, 2001.
26- World Health Organization. Verbal Autopsy for Maternal Deaths. Geneva: WHO, 1995.
27- Espinoza H, Herna ndez B, Campero L, et al. Muerts maternas por aborto y por violencia en Me xico: narracio n de una ecpeeriencia enla formulacio n e implimentacio n de una metodolog? A de investigacio n. Perinatolog? A y Reproduccio n Humana 2003;17(4):193-204.
28- Secretaria de Salud, Direccio n General de Epidemiolog? A, Reporte de Muertes Maternas, Documento Interno, 2003.
29- Langer A, Hernandez Bm Romero M. Study of understimation of maternal mortality in Morelos. Final Report. INSP, 1993.
30- Espinoza H, Camacho V. Maternal death due to domestic violence. Revista Panamericana de Salud Pu blica/Pan American Journal of Public Health. (Forthcoming 2005)
31- University of North Carolina at Chapel Hill. MEASUREE valuation. Reproductive Age Mortality Survery (RAMOS). Chapel Hill: University of North Carolina at Chapel Hill, 2003.At:<www.cpc.unc.edu/measure/publications/tools/cmnht/t20_abstract.html> Accessed 15 October 2003.
32- Costa S, Vessey M. Misoprostod and illegal abortion in Rio de Janeiro, Brazil. Lancet 1993;341(8855):1258-61.
33- Barbosa Rm Arilha M. The Brazilian experience with Cytotec. Studies in Family Planning 1993:24(4):236-40.
34- Espinoza H, Abuabara K, Ellertson C. Physicians’ knowledge and opinions about medication abortion in four Latin American and Caribbean region countries. Contraception 2004;70(2):127-33.
35- Greenslade FC, Jansen WH. Post-abortion care services: an update form PRIME. Resorces for Women’s Health. lpas/PRIME,1998.















